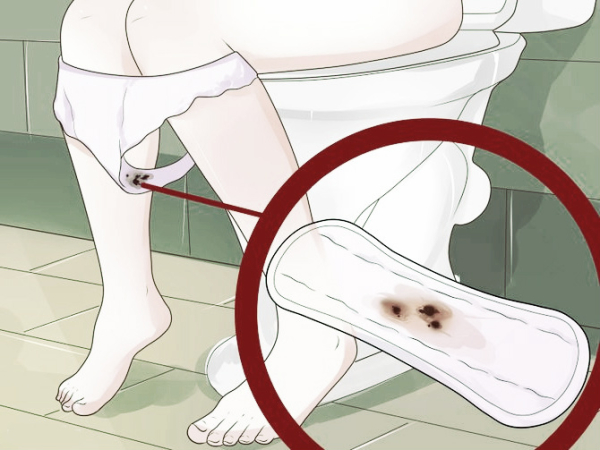
В последние дни и за прошедшее время появилось много новых инфекций, что поражают половую и репродуктивную систему женщин.
Помимо воспалительного процесса на протяжении болезни, зачастую, добавляется ещё один негативный эффект — на фоне желтых выделений без запаха и зуд или же другие разнообразнейшие вариации могут непоправимо нарушать состояние здоровья.
Причины
Огромный спектр причин включает в большом числе воспалительные процессы, последствия медицинских манипуляций, нарушения чистоты, игнорирование правил асептики и антисептики или собственная обостренная аллергическая чувствительность.
Среди воспалений можно выделить:
- кольпит (воспаление слизистой оболочки влагалища);
- цервицит (изолированное воспаление слизистой шейки матки);
- сальпингит (воспалительная реакция действует на маточные трубы);
- оофорит (поражение придатков матки, в лице яичников);
- эндометрит (воспаление слизистой матки);
- миометрит (патологический процесс в мышечном слое матки);
- параметрит (воспаление внешнего серозного покрытия матки);
- трихомоноз (возбудитель Trichomonas vaginalis);
- гонорею (Neisseria gonorrhoeae);
- рак тела матки, рак шейки матки, рак яичников или маточных труб;
- хронические заболевания половой системы.
Невнимательность в индивидуальной профилактике включает:
- нарушение интимной гигиены;
- попеременное занятие анальным и вагинальным сексом;
- несвоевременное посещение гинеколога (необходимо 2 раза в год).
- Индивидуальные факторы дополняют:
- эндокринные нарушения (диабет, лишний вес, синдром Иценко-Кушинга, болезнь Аддисона-Бирмера);
- аллергия на средства интимной гигиены;
- дисбактериоз половых путей (нарушение микрофлоры).
Медицинские причины, могут быть такими:
- проведение абортов;
- длительное лечение антибиотиками или сульфаниламидными препаратами;
- использование систем контрацепции (гормональная контрацепция, внутриматочная спираль, прогестиновые оральные контрацептивы).
Выделения

При приеме гормональных препаратов или в аллергическом состоянии, количество выделений значительно меняется. Когда меняется цвет и запах, можно утверждать, что появились патологические выделения – “бели”.
Сменяется кислотность влагалища, гормональный фон и показатели нормальной микрофлоры. Например, при беременности во втором триместре физиологические жидкости становятся белесоватыми и густыми.
Среди мест локализации патологических белей различают:
- матка;
- шейка матки;
- влагалище;
- маточные трубы;
- преддверие влагалища.
Их количество и качество значительно различаются, потому и симптомы будут отличаться. Длительность лечения находиться под влиянием места локализации, как и от количества патогенного возбудителя.
С запахом

Трихомониаз у женщин
Не специфическое воспаление влагалища протекает с мутноватыми выделениями и резким терпким запахом.
Влагалищному кандидозу характерны белые обильные и густые выделения с крошками или пластинками, что напоминают “творожную массу” с кислым запахом.
Желтые или хронические желто-зеленые выделения пенистого характера с неприятным запахом, вместе с сильным зудом, жжением и расстройством мочеиспускательной системы характерны для трихомониаза.
Острое возникновение заболевания с очень густыми белыми гнойными выделениями и сильная лихорадка указывают на гонорею (очень опасное заболевание, которое поражает маточные трубы и яичники, внутренний шар матки и ведет к бесплодию).
При хламидиозе характерны жёлтые выделения из шейки матки и спазмированный боль в животе, влагалище, нижней части спины.
Красно-коричневые мажущие выделения имеют домеси окисленной крови, они не зависят от менструального цикла. Их появление типично после использования гормональной контрацепции или внутриматочных средств, грубых половых актов, в послеродовой период, после операций на матке или ее шейке, даже при внематочной беременности.
Бактериальному кольпиту (вагиноз, гарднереллёз) свойственны оранжевые или зелёноватые выделения с неприятным гнилостным запахом рыбы, которые связанны с месячными.
Кровянистые выделения в норме при менструациях но, в том числе и при эрозиях, раке матки. После медицинских манипуляций (биопсия – взятие тканей на анализ, выскабливание – снятие тканей для диагностического анализа, лапароскопия – инструментальный осмотр органов брюшной полости). Часто это характерно для послеабортивных состояний или терапевтических заболеваний (гипотиреоз – недостаточность щитовидной железы, гемофилия – повышенная кровоточивость, лейкемия – рак крови).
Без запаха
Физиологические выделения не обильные, жидкие, прозрачные или немножко мутноватые. Обычно, их количество увеличивается при беременности или сексуальном возбуждении, также в стрессе и при смене климата, но какой-либо очень неприятный запах не присутствует.
Качество запаха зависит от соблюдения гигиены, употребления пищи, занятия сексом, а также от индивидуальных особенностей организма.
Если есть зуд
Это указывает на нарушение гигиены или размножение инфекционного возбудителя в тканях, которое провоцирует раздражение стенок влагалища и высокую импульсивность. Из внутренних покрытий зуд перемещается на половые губы, следом на промежность и анальную область, достигая внутренних частей бедер.
Зуд — последовательный симптомом возникновения заболеваний, что передаются половым путем и поражений мочеполовой системы (сифилис, донованоз, хламидиоз, герпес гениталий, уреаплазмоз, уретрит), атрофий (крауроз влагалища и внешних половых органов – предраковое состояние с сухостью и зудом; атрофия при климаксе – сухость, покалывания и сильный зуд во время полового акта), новообразований (фиброма – опухоль соединительной ткани, полипы – предраковое разрастание доброкачественных тканей, миома – опухоль мышечной ткани, киста – патологическая полость со стенками и содержимым).
Слизисто-гнойные выделения
Их сопровождают и зуд, и жжение на фоне дискомфорта. У них неприятный запах и жидкая консистенция. Частая первопричина – это воспалительный синдром, который укисляет секреторное вещество влагалища.
Желтоватый или зелёный цвет обусловлены наличием мёртвых лейкоцитов и смешивания их с густой, вязкой слизью. Всё это указывает на воспаление и существование специфического возбудителя.
Лечение
Чтобы начать лечение, сначала нужно получить консультацию от врача, который назначит анализ на взятия влагалищного мазка, где определяется количество лейкоцитов (клетки воспалительного процесса) и количество клеток возбудителя.
Препараты и процедуры
Медикаментозное лечение включает:
- антисептические средства (Риванол, Хлоргексидина биглюконат, Хлорофиллипт);
- твёрдые лекарственные формы (внутривлагалищные капсулы, курс на 12 штук, 1 раз в день – Полижинакс);
- антихламидиозные (Клиромицин, Пефлоксацин, Азитромицин, Эритромицин);
- антитрихомонадные (Метронидазол, Трипохол, Амоксициллин);
- сульфаниламидные (Бисептол, Фталазол, Сульфадиметоксин).
Врач назначает специальный курс лечения, устанавливает график посещений и систему диагностики. С помощью антисептиков можно провести такие процедуры, как спринцевание (промывание влагалища и половых органов) или ирригацию (орошение патологических очагов лекарством).
Что делать в домашних условия
На дому можно сделать влагалищную ванночку на 15-20 минут, с помощью одноразового гинекологического зеркала и лечебного раствора. Эту процедуру рекомендуют лишь на ранних сроках беременности. Для лекарственных растворов используют чистотел, календулу, лапчатку, эвкалипт.
Для укрепления иммунитета используют калиновый или барбарисовый сок.
Народные средства
В народе рекомендуют пить свежие соки, употреблять много зелени, а утро стоит начинать со стакана лимонной воды.
Каждый день нужно ополаскивать половые органы, на протяжении 15-20 минут, а прогулку на улице осуществлять в тёплой одежде.
Десертная ложка сока крапивы или черники, отвар из зверобоя нормализуют микрофлору влагалища.
Профилактика до лечения и во время него
Порядок превентивных (предупреждающих) действий таковой:
- Соблюдать гигиену мочеполовой системы.
- Не переохлаждаться.
- Два раза в год посещать гинеколога.
- Вести порядочную половую жизнь
- Проводить иммунопрофилактику 3-5 раз в год.
На всей протяжности лечения следует внимательно следить за собственной гигиеной, часто менять белье и не вести половые отношения (их продолжают после негативных анализов на возбудителя).
Отзывы пациентов
Инна, Харьков:
Без посещения больницы, лишь проконсультировавшись со знакомым врачом, я за две недели избавилась от боли и выделения прекратились. Я делала 2 раза в день вагинальные ванночки и пила Полижинакс.
Ольга Н., Москва:
Можно быстро лечиться, если посетить врача и хотя бы несколько раз сходить на санацию влагалища.
Светлана Б., Киев:
Главное сдать анализы, сходить в аптеку и тогда разрешить непонимание будет легче. Хорошо подобранный препарат не даст шанса на рецидив”.
Позитивные отзывы о лечении и современное разнообразие его видов предотвращают хронизацию болезни.
Заключение
Очень трудно установить барьер с внешним миром, который позволит избавиться от нарушений половой системы. Ведь, даже условно-патогенная микрофлора, при некоторых обстоятельствах, может стать патогенной.
Самым лучшим методом борьбы с инфекциями внутренних и внешних половых органов является профилактический метод. Учитывая контроль гигиены, своевременное обращения к врачу-гинекологу, поддерживание иммунитета и этики сексуальных отношений, можно быть уверенным в целости и сохранности иммунитета.





